Progesterona: sistema fisiológico y equilibrio hormonal
La progesterona es una hormona esteroidea. Funciona como hormona sexual, pero también como hormona precursora de otras hormonas como la testosterona, los estrógenos, el cortisol y la aldosterona [1].

Wout van Helden
Docente
¿Qué es la progesterona?
La progesterona es una hormona esteroidea. Funciona como hormona sexual, pero también como hormona precursora de otras hormonas como la testosterona, los estrógenos, el cortisol y la aldosterona [1]. Junto a otras hormonas, la progesterona regula el equilibrio hormonal tanto en mujeres como en hombres. En las mujeres, apoya un ciclo menstrual normal. Y es extremadamente importante para mantener un embarazo. En los hombres, la progesterona es esencial para la formación de testosterona y la producción de esperma. La progesterona también desempeña un papel crucial en varios tejidos que no pertenecen al sistema reproductivo, como el sistema cardiovascular, el sistema inmunológico, el sistema nervioso central y los huesos [2].
Equilibrio de progesterona
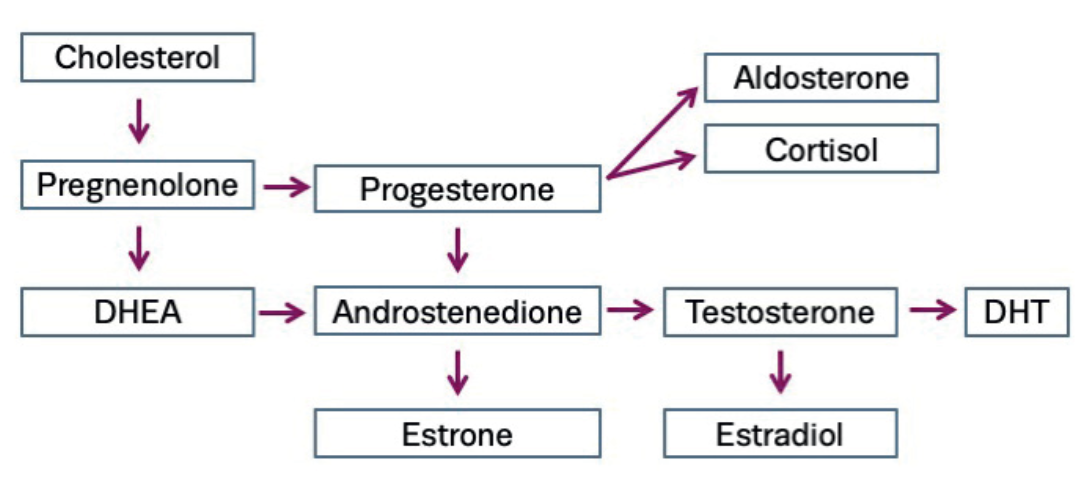
La materia prima para la progesterona es el colesterol. El colesterol se convierte en pregnenolona bajo la influencia de las enzimas del citocromo p450 (CYPs). Las enzimas CYP forman un gran grupo de enzimas relacionadas que descomponen hormonas y las convierten en otros metabolitos. La conversión a pregnenolona ocurre, entre otros, en las glándulas suprarrenales, los ovarios y los testículos. La progesterona se produce luego a partir de pregnenolona en los ovarios del cuerpo lúteo (cuerpo amarillo), los testículos, las glándulas suprarrenales o en la placenta durante el embarazo. La progesterona producida por las gónadas se transporta principalmente en la sangre para ejercer su función biológica. Mientras que la progesterona de origen suprarrenal se convierte en gran medida en glucocorticoides y andrógenos, las hormonas sexuales masculinas [2]. Las glándulas suprarrenales de hombres y mujeres producen cantidades similares de progesterona, pero en las mujeres la mayor parte se produce en los ovarios. Por lo tanto, la contribución relativa de las glándulas suprarrenales a la producción total de progesterona es mayor en los hombres. También se puede producir progesterona en el cerebro. En las mujeres, esta producción de progesterona está sujeta a fluctuaciones cíclicas. En los hombres, estos valores son más estables.
En las mujeres, los ovarios son los principales productores de progesterona. Sin embargo, la producción fluctúa considerablemente. En la edad fértil, la producción de progesterona, al igual que la producción de estrógeno, depende de las diferentes fases del ciclo menstrual. En la fase folicular, se produce poca progesterona. La progesterona que está presente es casi inmediatamente convertida en estradiol y otras hormonas por las células foliculares. Esto cambia alrededor de la ovulación. Cuando se rompe la pared del folículo y el óvulo es liberado, se forma el cuerpo lúteo (cuerpo amarillo) a partir del folículo restante. El cuerpo lúteo comenzará a producir progesterona, que es la hormona principal en la fase lútea del ciclo menstrual [2]. La progesterona prepara el endometrio para una posible implantación de un óvulo fertilizado al fomentar la producción de glándulas mucosas y el engrosamiento de la mucosa. Si no hay fertilización, el óvulo se desintegra y las producciones de estradiol y progesterona disminuyen. Especialmente la disminución de progesterona provoca espasmos en los arteriolos, lo que reduce el flujo sanguíneo a los capilares, hace que el endometrio muera y activa el inicio de la menstruación.
Si se produce un embarazo, entonces una cantidad suficiente de progesterona es crucial para mantener el endometrio en buenas condiciones y para estimular el crecimiento y la función de la placenta. A medida que avanza el embarazo, la placenta asume la producción de progesterona. Además, la progesterona asegura que el sistema inmunológico de la madre no ataque al feto como un cuerpo extraño, lo que permite que el embarazo se mantenga. También reduce el riesgo de un aborto espontáneo [3]. La progesterona también provoca la relajación del tejido muscular liso, como el útero y los vasos sanguíneos. Esto ayuda a mantener la presión arterial estable, a pesar de los cambios en el volumen sanguíneo. Además, la progesterona estimula el crecimiento de las glándulas mamarias, en preparación para la lactancia.
Después de la fase fértil de la vida, la producción de progesterona en las mujeres disminuye significativamente [4]. Especialmente en la fase perimenopáusica, los niveles de progesterona pueden fluctuar. La ovulación se omite con más frecuencia y el cuerpo lúteo que produce progesterona se forma con menos frecuencia. Después de la menopausia y la falta de ovulación, el nivel de progesterona permanece permanentemente bajo.
En los hombres, el progesterona se produce en los testículos. En ellos se encuentran las células de Leydig y las células de Sertoli. En las células de Leydig, bajo la influencia de LH, se lleva a cabo la conversión de las hormonas precursoras en progesterona y luego en testosterona. La hormona FSH ayuda en este proceso al hacer que las células de Leydig sean más sensibles a LH. En las células de Sertoli, la progesterona estimula la síntesis, maduración y motilidad de los espermatozoides, lo cual es crucial para la fertilidad. Al unirse a las células de Sertoli, la FSH además promueve la producción de espermatozoides (espermato génesis). La producción de progesterona en los hombres se mantiene relativamente constante a lo largo de la vida.
Además de la producción de progesterona en las gónadas, la progesterona puede formarse en las glándulas suprarrenales y en el cerebro. La progesterona de las glándulas suprarrenales no se libera ni se utiliza directamente en la sangre, sino que se convierte en otras hormonas esteroides como el cortisol, la aldosterona o los andrógenos [2]. La producción en las glándulas suprarrenales es menor que en las gónadas, pero es importante para el equilibrio hormonal, especialmente después de la menopausia. En el cerebro, las células gliales y las neuronas son responsables de la producción de progesterona. La progesterona puede convertirse localmente en metabolitos activos y neuroprotectores como la alopregnanolona [5].
El funcionamiento de la progesterona
La progesterona, al igual que otras hormonas, es un mensajero que es liberado por glándulas en la sangre. La progesterona ejerce su efecto en el cuerpo cuando se une a los receptores de progesterona (PR). Estos son receptores intracelulares que, tras unirse a la progesterona, regulan la expresión genética. Las dos formas más importantes son PR-A y PR-B. PR-B es especialmente importante para la activación de genes involucrados en la reproducción, mientras que PR-A tiene un papel más regulador y puede modular la actividad de PR-B.
Los receptores de progesterona (PR) se encuentran en los ovarios, el útero y el tejido glandular mamario. Otros tejidos que contienen PR son los riñones, el tejido óseo, el sistema vascular y el sistema nervioso central. Además del papel crucial que juega la progesterona en la reproducción y el embarazo, también tiene una función importante en diversos otros procesos fisiológicos en el cuerpo.
Las funciones más importantes de la progesterona
- Regula en estre colaboración con el estrógeno el ciclo menstrual
- Prepara el útero para un embarazo
- Mantiene durante un embarazo la función del endometrio
- Apoya el crecimiento y la función de la placenta
- Funciona como precursor de otras hormonas esteroides, como el cortisol y la aldosterona
- Mantiene los niveles de estrógeno en equilibrio. Sin progesterona, puede haber demasiado estrógeno en el cuerpo, lo que lleva a una dominancia de estrógeno [6]
- Estimula los osteoblastos y ayuda a prevenir la pérdida ósea, especialmente durante la menopausia [7]
- Estimula las hormonas tiroideas y, por tanto, el metabolismo [8]
- Inhibe la descomposición de grasa, ya que puede suprimir la actividad de la enzima lipasa sensible a hormonas (HSL) [9]. Esto ocurre especialmente en la fase lútea o durante el embarazo, posiblemente para un almacenamiento adicional de energía
- Actúa como un sedante, calmante y promotor del sueño. El metabolito de la progesterona, alopregnanolona, se une al receptor GABA-A en el cerebro, lo que lo hace más sensible al GABA. Esto produce un efecto relajante y de reducción de la ansiedad [10]
- Protege el cerebro [5]
La progesterona es una hormona importante. Funciona como hormona sexual en el eje hipotálamo-hipófisis-gónadas (HPG). El hipotálamo estimula la hipófisis para que produzca la hormona luteinizante (LH) y la hormona folículoestimulante (FSH), que a su vez activan los ovarios y los testículos para, entre otras cosas, producir progesterona. En las mujeres, los ovarios son la principal fuente. Después de la ovulación, el cuerpo amarillo produce progesterona para preparar el útero para un posible embarazo. Cuando se produce la fertilización, la producción de progesterona permanece alta para mantener el revestimiento del útero en buenas condiciones. Durante el embarazo, la placenta asume la producción de progesterona. En los hombres, se produce una pequeña cantidad de progesterona que se convierte en testosterona, la principal hormona sexual masculina. La progesterona es crucial para el equilibrio hormonal que apoya la fertilidad y la reproducción. Para mantener el equilibrio, existe un mecanismo de retroalimentación negativa. Cuando los niveles de progesterona en la sangre aumentan, envía una señal al hipotálamo y la hipófisis que suprime la producción de GnRH, LH y FSH. Esta retroalimentación negativa ayuda a mantener el equilibrio hormonal y previene la sobreproducción de hormonas sexuales.
La progesterona también actúa como una hormona precursora que puede convertirse en otras hormonas, como el cortisol y la aldosterona. Las glándulas suprarrenales producen cantidades más pequeñas de progesterona, pero pueden aumentar temporalmente la producción en momentos de estrés. En situaciones de estrés, se activa el eje hipotálamo-hipófisis-suprarrenal (HPA), lo que provoca un aumento en la producción de cortisol en las glándulas suprarrenales. Dado que la progesterona es una hormona precursora del cortisol, también aumenta la demanda de más progesterona. Sin embargo, en situaciones de estrés crónico, la demanda de cortisol puede ser tan alta que la progesterona se convierte principalmente en cortisol, lo que deja menos disponible para otras funciones como la fertilidad y el equilibrio hormonal [11].
La progesterona en el cerebro actúa como una hormona y como un neuroesteroide que tiene influencia directa en el estado de ánimo, la regulación del estrés y las funciones cognitivas [5]. La producción de progesterona en el cerebro depende de varios factores hormonales, neurológicos y ambientales. El estrés crónico y las inflamaciones reducen la producción de progesterona, mientras que una alimentación saludable y factores de estilo de vida saludable, sueño y manejo del estrés promueven la producción de progesterona [10,12].
Sistemas fisiológicos relacionados
- HPG-eje: La progesterona es parte del eje HPG. La FSH y la LH estimulan la producción de progesterona por el cuerpo lúteo en los ovarios, testículos, glándulas suprarrenales y placenta durante un embarazo [13]. Así, el eje HPG influye directamente en el equilibrio de la progesterona. A su vez, la progesterona influye en el eje HPG mediante feedback negativo sobre el hipotálamo y la hipófisis. Este feedback negativo ayuda a mantener el equilibrio hormonal y previene la sobreproducción de hormonas sexuales.
- Eje HPA. Hay una relación clara entre la progesterona y el eje HPA. En momentos de estrés, la progesterona se utiliza principalmente para la conversión en cortisol. La progesterona pierde su propia función, lo que puede afectar, por ejemplo, el ciclo menstrual o la fertilidad [14].
- Eje HPT: Existe una clara interacción entre la progesterona y las hormonas tiroideas. La progesterona aumenta la T4 libre (tiroxina) y la conversión a la forma activa de la hormona tiroidea, T3 [8]. De este modo, la progesterona apoya el metabolismo y el equilibrio energético. A la inversa, las hormonas tiroideas son necesarias para la producción tanto de estradiol como de progesterona [15].
- Metabolismo del colesterol: El colesterol, que se sintetiza en el hígado, es un componente esencial para la producción de progesterona y otras hormonas. Un colesterol disponible insuficiente puede reducir la producción de hormonas sexuales. Por otro lado, un exceso de colesterol también puede causar desequilibrios hormonales [16].
- Metabolismo del estrógeno: La progesterona y los estrógenos son hormonas sexuales que interactúan de manera opuesta para regular procesos como el ciclo menstrual, la fertilidad y el metabolismo [1]. Deben estar en equilibrio para una buena salud. Cuando la progesterona es demasiado baja en comparación con el estrógeno, se produce una dominancia de estrógeno [17]. Se encuentran niveles más altos de progesterona en la fase lútea del ciclo menstrual y durante el embarazo.
- Metabolismo de la insulina: La insulina regula la liberación de GnRH por parte del hipotálamo y, por lo tanto, promueve la producción de LH, FSH y las hormonas sexuales, incluida la progesterona. Las fluctuaciones en los niveles de azúcar en sangre y un metabolismo de la insulina alterado, como niveles altos de insulina o resistencia a la insulina, a menudo conducen, con el tiempo, a niveles bajos de progesterona. Inversamente, la progesterona también está involucrada en la regulación y estabilización de la insulina. T tanto los niveles bajos como altos de progesterona se han asociado con la resistencia a la insulina.
- Homeostasis de leptina: La leptina estimula la liberación de GnRH por el hipotálamo y conduce a la producción de LH, FSH y hormonas sexuales como la progesterona. Con suficiente energía, la leptina da permiso para llevar a cabo funciones importantes como el crecimiento y la reproducción. En la fase luteal del ciclo menstrual, cuando los niveles de estradiol y progesterona están elevados, se estimula la secreción de leptina desde el tejido adiposo [18]. Por lo tanto, altos niveles de progesterona aumentan la leptina, pero también pueden llevar a la resistencia a la leptina.
- Homeostasis de prolactina: La prolactina y la progesterona se afectan mutuamente, especialmente en la reproducción femenina y durante el embarazo [19]. La progesterona en la fase luteal ayuda a mantener los niveles de prolactina. Por otro lado, los niveles elevados de prolactina inhiben la formación del cuerpo lúteo y, por lo tanto, la producción de progesterona.
- Función hepática: En el hígado, la progesterona se descompone [20]. Esto asegura que se mantenga el equilibrio hormonal y evita que la progesterona se acumule en el cuerpo. Con una función hepática alterada, puede surgir un desequilibrio hormonal.
- Salud ósea: La progesterona juega un papel importante en el mantenimiento de la densidad ósea tanto en hombres como en mujeres. Estimula los osteoblastos que producen nuevo tejido óseo. En conjunto con el estrógeno, ayuda a prevenir la pérdida ósea, especialmente en mujeres durante la menopausia, cuando los niveles de hormonas sexuales disminuyen [7] [6].
- Equilibrio de neurotransmisores: La progesterona afecta el equilibrio de neurotransmisores, especialmente la serotonina, dopamina y GABA [21]. En el ciclo menstrual, los efectos de esto se hacen evidentes. Al comienzo de la fase luteal, cuando la progesterona aumenta rápidamente, también lo hace el GABA. La progesterona se convierte en alopregnanolona, que estimula los receptores de GABA en el cerebro. Esto proporciona calma y reduce el estrés. La serotonina está alta al principio de la fase luteal y se asocia con un buen estado de ánimo. Mientras GABA inhibe la dopamina, lo que provoca una disminución de la motivación y energía. Sin embargo, justo antes de la menstruación, los niveles de progesterona disminuyen rápidamente. Esto impacta en el estado de ánimo, la regulación de la ansiedad y las funciones cognitivas.
- Microbioma intestinal: Existe una relación estrecha entre el microbioma y el sistema endocrino [22]. La progesterona puede promover el crecimiento bacteriano. Especialmente en el tercer trimestre del embarazo, una alta producción de progesterona se asocia con una mayor presencia de bifidobacterias [23]. Por el contrario, una disminución en la producción de progesterona después de la menopausia se asocia con una menor diversidad de bacterias intestinales [24]. Por lo tanto, el microbioma es sensible a los cambios hormonales. Además, una disbiosis en el microbioma también puede llevar a alteraciones hormonales que pueden afectar el metabolismo de la progesterona.
Órganos
- Útero: El progesterona está principalmente involucrado en el crecimiento del endometrio, para que cualquier óvulo fertilizado pueda anidarse en él. También se le llama la hormona del embarazo. Cuando no se anida un óvulo, los niveles de progesterona disminuyen y el revestimiento del útero se desprende parcialmente, comenzando la menstruación.
- Glándulas suprarrenales: El progesterona se produce en pequeñas cantidades en las glándulas suprarrenales, tanto en hombres como en mujeres.
- Ovarios: Los ovarios tienen una función importante en la reproducción y producción de hormonas sexuales femeninas (principalmente estrógeno y progesterona). Son la fuente primaria de producción de progesterona en mujeres en edad fértil. Los ovarios contienen óvulos que se desarrollan en folículos de Graaf, tras lo cual ocurre la ovulación.
- Testículos: En hombres, el progesterona se produce en pequeñas cantidades en los testículos.
- Hipófisis: Esta es la glándula central del sistema hormonal. La hipófisis se encuentra justo debajo del hipotálamo y secreta, en respuesta a la GnRH, las hormonas LH y FSH. Estas son importantes para el funcionamiento de las gonadas.
- Hipotálamo: Esta estructura cerebral juega un papel esencial en la regulación del sistema nervioso y hormonal para mantener el equilibrio homeostático en el cuerpo. El hipotálamo regula la producción y liberación de GnRH. Esta hormona es el primer paso para activar el eje HPG.
- Hígado: Después de que las hormonas, incluido el progesterona, han transmitido sus mensajes, deben ser descompuestas. La mayor parte de esta descomposición ocurre en el hígado. El hígado convierte el progesterona en metabolitos inactivos, como pregnandiol y pregnanolona, que luego son excretados a través de los riñones en la orina. Este proceso ocurre principalmente a través de enzimas de la familia del citocromo P450.
- Placenta: Durante el embarazo, la placenta asume el papel de producción de progesterona del cuerpo lúteo. Esto asegura el mantenimiento del revestimiento del útero para apoyar el embarazo.
Intervenciones relacionadas con el estilo de vida
- Alimentación rica en grasas saludables para poder producir colesterol. Esto es un equilibrio entre grasas saturadas saludables (de huevos, aceite de coco y mantequilla), grasas insaturadas (de aceite de oliva, aguacates y pescado graso) y ácidos grasos omega 3 (por ejemplo, de pescado graso y algas). Los ácidos grasos trans, un exceso de ácidos grasos omega 6 (de aceites vegetales refinados, por ejemplo) y un exceso de ácidos grasos saturados son perjudiciales para la fertilidad [25]. Los ácidos grasos omega 3 se asocian con una mayor producción de progesterona.
- Apoyo a la función hepática. Bebe mucha agua y come verduras amargas como endivias, rúcula y escarola para apoyar el proceso de desintoxicación. Las verduras crucíferas (brócoli, coliflor y col rizada) también ayudan a descomponer los estrógenos y restaurar el equilibrio entre estrógenos y progesterona. El té de cardo mariano puede ser útil. Y evita sustancias que cargan al hígado, como el alcohol, la cafeína y la medicación. Come alimentos orgánicos y evita la exposición a xenoestrógenos.
- Conciencia sobre la ingesta de fitoestrógenos. Las legumbres (especialmente la soja), semillas (como las semillas de lino) y, en menor medida, frutas, verduras y granos contienen fitoestrógenos que estructuralmente son similares a las hormonas endógenas y pueden influir en los niveles de estrógeno propio del cuerpo [26]. Presta atención a esto y ten cuidado con una ingesta excesiva, especialmente en casos de problemas hormonales como la dominancia estrogénica.
- Minimizar la exposición a disruptores hormonales sintéticos (xenoestrógenos). Estos se encuentran en plásticos, pesticidas y productos de cuidado personal [27]. Estas sustancias alteran el equilibrio hormonal al tener una fuerte actividad estrogénica. Pueden conducir a la dominancia estrogénica y, por lo tanto, tener un efecto directo sobre el equilibrio de progesterona.
Materiales de construcción relacionados
- Ácidos grasos Omega 3. Los ácidos grasos Omega 3 apoyan la producción de colesterol y la síntesis de hormonas sexuales [28]. Además, funcionan como material de construcción para las membranas celulares de los ovarios y testículos, lo que permite una absorción y liberación de hormonas más eficiente. En los hombres, los ácidos grasos Omega 3 mejoran la calidad del esperma y en las mujeres el desarrollo de óvulos sanos [25]. De esta forma, son la base de la fertilidad.
- Vitamina D. Desempeña un papel en la regulación del sistema endocrino y estimula la producción de progesterona [29]. Ambos son importantes para apoyar la ovulación, la fertilidad, la salud ósea y el sistema inmunológico [4].
- Vitamina C. Puede estimular la producción de progesterona y protege los ovarios del estrés oxidativo [30].
- Vitamina B6. Apoya la producción de progesterona y ayuda en la descomposición de estrógeno, lo que mantiene el equilibrio de progesterona.
- Zinc. Estimula la función de los ovarios y apoya la producción de progesterona.
- Magnesio. Estimula la función de los ovarios y apoya la producción de progesterona.
- L-arginina. Esta sustancia apoya la función del cuerpo lúteo y, por lo tanto, la producción de progesterona [31].
Glosario
Referencias
[1] Nagy B, Szekeres-Barthó J, Kovács GL, Sulyok E, Farkas B, Várnagy Á, et al. Clave para la vida: Papel fisiológico e implicaciones clínicas de la progesterona. Revista Internacional de Ciencias Moleculares 2021;22:11039. https://doi.org/10.3390/ijms222011039.
[2] Taraborrelli S. Fisiología, producción y acción de la progesterona. Acta Obstet Gynecol Scand 2015;94 Suppl 161:8–16. https://doi.org/10.1111/aogs.12771.
[3] Lai T-J, Teng S-W, Chang C-K, Huang C-Y. Progesterona en el embarazo: estrategias basadas en evidencia para reducir el aborto espontáneo y mejorar la tecnología de reproducción asistida. Med Sci Monit 2024;30:e943400. https://doi.org/10.12659/MSM.943400.
[4] Draper CF, Duisters K, Weger B, Chakrabarti A, Harms AC, Brennan L, et al. Ritmicidad del ciclo menstrual: patrones metabólicos en mujeres sanas. Sci Rep 2018;8:14568. https://doi.org/10.1038/s41598-018-32647-0.
[5] Guennoun R. Progesterona en el cerebro: hormona, neuroesteroide y neuroprotector. Int J Mol Sci 2020;21:5271. https://doi.org/10.3390/ijms21155271.
[6] Prior JC. El sistema reproductivo femenino como acciones equilibradas de estradiol y progesterona—Un concepto revolucionario que cambia el paradigma en la salud de las mujeres. Drug Discovery Today: Disease Models 2020;32:31–40. https://doi.org/10.1016/j.ddmod.2020.11.005.
[7] Prior JC. Progesterona para la prevención y tratamiento de la osteoporosis en mujeres. Climacteric 2018;21:366–74. https://doi.org/10.1080/13697137.2018.1467400.
[8] Sathi P, Kalyan S, Hitchcock CL, Pudek M, Prior JC. La terapia con progesterona aumenta los niveles de tiroxina libre—datos de un ensayo aleatorizado controlado con placebo de 12 semanas sobre los sofocos. Clinical Endocrinology 2013;79:282–7. https://doi.org/10.1111/cen.12128.
[9] Stelmanska E, Szrok S, Swierczynski J. La regulación a la baja de la lipasa sensible a hormonas (Lipe) inducida por progesterona y la regulación al alza de la expresión de los genes G0/G1 switch 2 (G0s2) en el tejido adiposo inguinal de ratas hembras se refleja en la disminución de la tasa de lipólisis. The Journal of Steroid Biochemistry and Molecular Biology 2015;147:31–9. https://doi.org/10.1016/j.jsbmb.2014.11.017.
[10] Haufe A, Leeners B. Alteraciones del sueño a lo largo de la vida de una mujer: ¿Cuál es el papel de las hormonas reproductivas? J Endocr Soc 2023;7:bvad036. https://doi.org/10.1210/jendso/bvad036.
[11] Solano ME, Arck PC. Esteroides, embarazo y desarrollo fetal. Front Immunol 2019;10:3017. https://doi.org/10.3389/fimmu.2019.03017.
[12] Bencker C, Gschwandtner L, Nayman S, Grikšienė R, Nguyen B, Nater UM, et al. Progestágenos y modulación del receptor de progesterona: Efectos en el cerebro, el estado de ánimo, el estrés y la cognición en mujeres. Frontiers in Neuroendocrinology 2025;76:101160. https://doi.org/10.1016/j.yfrne.2024.101160.
[13] Grégoire L, Straaten-Huygen A van, Trompert RJ, Hol S. Anatomía y fisiología del ser humano. ThiemeMeulenhoff; 2014.
[14] Sundström-Poromaa I, Comasco E, Sumner R, Luders E. Progesterona - ¿Amiga o enemiga? Frontiers in Neuroendocrinology 2020;59:100856. https://doi.org/10.1016/j.yfrne.2020.100856.
[15] Fupare S, Gadhiya BM, Jambhulkar RK, Tale A. Correlación de las hormonas tiroideas con FSH, LH y prolactina en la infertilidad en mujeres en edad reproductiva. Inter Jour of Clin Bio and Res 2015;2:216. https://doi.org/10.5958/2394-6377.2015.00005.2.
[16] Yang J, Zhang X, Liu Z, Yuan Z, Song Y, Shao S, et al. La dieta alta en colesterol interfiere con los niveles de hormonas derivadas de las células basófilas de la glándula pituitaria anterior. J Neuroendocrinol 2016;28:12369. https://doi.org/10.1111/jne.12369.
[17] MacLean JA, Hayashi K. Acciones y resistencia de la progesterona en trastornos ginecológicos. Cells 2022;11:647. https://doi.org/10.3390/cells11040647.
[18] Moschos S, Chan JL, Mantzoros CS. Leptina y reproducción: una revisión. Fertil Steril 2002;77:433–44. https://doi.org/10.1016/s0015-0282(01)03010-2.
[19] Bendarska-Czerwińska A, Zmarzły N, Morawiec E, Panfil A, Bryś K, Czarniecka J, et al. Trastornos endocrinos y fertilidad y embarazo: Una actualización. Front Endocrinol (Lausanne) 2022;13:970439. https://doi.org/10.3389/fendo.2022.970439.
[20] Rhyu J, Yu R. Nuevas funciones endocrinas descubiertas del hígado. WJH 2021;13:1611–28. https://doi.org/10.4254/wjh.v13.i11.1611.
[21] Bendis PC, Zimmerman S, Onisiforou A, Zanos P, Georgiou P. El impacto del estradiol en los sistemas de serotonina, glutamato y dopamina. Front Neurosci 2024;18:1348551. https://doi.org/10.3389/fnins.2024.1348551.
[22] Neuman H, Debelius JW, Knight R, Koren O. Endocrinología microbiana: la interacción entre la microbiota y el sistema endocrino. FEMS Microbiol Rev 2015;39:509–21. https://doi.org/10.1093/femsre/fuu010.
[23] Nuriel-Ohayon M, Neuman H, Ziv O, Belogolovski A, Barsheshet Y, Bloch N, et al. La progesterona aumenta la abundancia relativa de Bifidobacterium durante el embarazo tardío. Cell Rep 2019;27:730-736.e3. https://doi.org/10.1016/j.celrep.2019.03.075.
[24] Peters B, Santoro N, Kaplan R, Qi Q. Enfoque en el microbioma intestinal en la menopausia: perspectivas actuales. IJWH 2022;Volumen 14:1059–72. https://doi.org/10.2147/IJWH.S340491.
[25] Łakoma K, Kukharuk O, Śliż D. La influencia de factores metabólicos y la dieta en la fertilidad. Nutrientes 2023;15:1180. https://doi.org/10.3390/nu15051180.
[26] Domínguez-López I, Yago-Aragón M, Salas-Huetos A, Tresserra-Rimbau A, Hurtado-Barroso S. Efectos de los fitoestrógenos dietéticos sobre las hormonas a lo largo de la vida humana: una revisión. Nutrients 2020;12:2456. https://doi.org/10.3390/nu12082456.
[27] Varticovski L, Stavreva DA, McGowan A, Raziuddin R, Hager G. Disruptores Endocrinos de las Actividades de Hormonas Sexuales. Mol Cell Endocrinol 2022;539:111415. https://doi.org/10.1016/j.mce.2021.111415.
[28] Hu J, Zhang Z, Shen W-J, Azhar S. Entrega de colesterol celular, procesamiento intracelular y utilización para la biosíntesis de hormonas esteroides. Nutr Metab (Lond) 2010;7:47. https://doi.org/10.1186/1743-7075-7-47.
[29] Kolcsár M, Berecki B, Gáll Z. Relación entre los Niveles de Suero de 25-Hidroxivitamina D y el Estado Hormonal en Mujeres Infértiles: Un Estudio Retrospectivo. Diagnostics 2023;13:3024. https://doi.org/10.3390/diagnostics13193024.
[30] Henmi H, Endo T, Kitajima Y, Manase K, Hata H, Kudo R. Efectos de la suplementación con ácido ascórbico en los niveles de progesterona en suero en pacientes con un defecto de fase lútea. Fertil Steril 2003;80:459–61. https://doi.org/10.1016/s0015-0282(03)00657-5.
[31] Takasaki A, Tamura H, Taniguchi K, Asada H, Taketani T, Matsuoka A, et al. Flujo sanguíneo luteal y función luteal. J Ovarian Res 2009;2:1. https://doi.org/10.1186/1757-2215-2-1.
[32] Rafieian-Kopaei M, Movahedi M. Revisión sistemática de los trastornos premenstruales, posmenstruales e infertilidad del Vitex Agnus Castus. Electron Physician 2017;9:3685–9. https://doi.org/10.19082/3685.
[33] Chambial S, Dwivedi S, Shukla KK, John PJ, Sharma P. La vitamina C en la prevención y cura de enfermedades: una visión general. Indian J Clin Biochem 2013;28:314–28. https://doi.org/10.1007/s12291-013-0375-3.